Revisión y actualización

El diagnóstico de abuso sexual de niñas y niños
casi siempre es un difícil desafío para el médico forense. En la mayoría de los
casos el agresor es un familiar o una persona muy allegada y, en las edades más
tempranas, casi nunca existe penetración anal o vaginal. Estas características
determinan que los hallazgos periciales difieran complemente de los que se
encuentran en las víctimas adultas de agresiones sexuales. Es necesario conocer
la sensibilidad y especificidad de los hallazgos capaces de asociarse con abuso
sexual, y la manera de evitar pasar por alto los casos reales o formular
diagnósticos erróneos, ya que ambas situaciones generan un considerable daño a
las niñas, niños y sus familias. Especialmente se debe relativizar la
importancia de un examen genital y anal negativo, a la vez que se debe ser
prudente al atribuir al abuso sexual los hallazgos anormales genitales o
anales. Se jerarquiza el valor de la entrevista a la presunta víctima y la
necesidad de que se lleve a cabo bajo estándares mínimos. En esta puesta al día
se discute el valor diagnóstico de los signos y síntomas atribuibles a abuso
sexual y se concluye con la formulación de diez reglas de aplicación general
para el trabajo médico-legal en la materia.
Palabras clave: Abuso sexual
infantil. Evaluación de hallazgos ano-genitales. Evaluación del himen. Informe
pericial.
Introducción
Según la definición adoptada por la Organización
Mundial de la Salud, el abuso sexual de niñas y niños "consiste en la
participación de un niño en una actividad sexual que no comprende plenamente, a
la que no es capaz de dar un consentimiento, o para la que por su desarrollo no
está preparado y no puede expresar su consentimiento, o bien que infringe las
leyes o los tabúes sociales. El abuso sexual de menores se produce cuando esta
actividad tiene lugar entre un niño y un adulto, o bien entre un niño y otro
niño o adolescente que por su edad o desarrollo tiene con él una relación de
responsabilidad, confianza o poder. La actividad tiene como finalidad la
satisfacción de las necesidades de la otra persona".
En algunas legislaciones, el abuso sexual
constituye un tipo penal independiente (caso de España), mientras que en otras
se encuentra subsumido en otros tipos, como el de violación o atentado violento
al pudor (caso de Uruguay).
En todo caso, el diagnóstico médico-forense de
abuso sexual de niñas y niños generalmente constituye un difícil desafío. Las
consecuencias de un error pericial en la materia son tan graves cuando se pasa
alto el abuso sexual como cuando se realiza su diagnóstico erróneo
.
El abuso sexual presenta características
distintivas que, a los efectos del trabajo pericial, lo diferencian nítidamente
de los atentados sexuales sobre personas adultas, a saber:
- La mayoría de los casos de abuso sexual son
intradomiciliarios o perpetrados por personas muy allegadas y alrededor de un
tercio son de carácter incestuoso.
- La mayoría de los casos de abuso sexual no
incluyen una verdadera penetración vaginal o anal.
Estas dos características son determinantes de los
hallazgos clínicos (anamnesis y examen físico) y paraclínicos que podrá
encontrar el médico forense para fundar su diagnóstico. Además, explican las
sustanciales diferencias periciales que existen entre los atentados sexuales
con víctimas adultas o infantiles.
El presente artículo es una puesta al día sobre la
tarea pericial en los casos de presunto abuso sexual de niñas o niños.
Posibles patrones periciales
Los posibles hallazgos periciales en un niño o niña
sexualmente abusados son extraordinariamente variables: desde verdaderas
destrucciones del aparato genital hasta la completa ausencia de signos
objetivables.
Más de allá de su variabilidad, es posible
establecer dos grandes patrones de presentación bien definidos, que están en
función del crecimiento y el desarrollo de los niños.
En las/os niñas/os menores de 6 años presentan un
patrón completamente diferente que en las personas adultas. Mientras tanto, en
escolares mayores y adolescentes pueden presentarse situaciones intermedias.
Este límite de los 6 años -algo arbitrario, pero de utilidad práctica-,
establece la edad por debajo de la cual, según Gisbert Calabuig, "el
coito es anatómicamente imposible" en las niñas.
Mientras que en los adolescentes son de aplicación
los principios médico-legales clásicos empleados para la peritación de los
atentados sexuales, en los niños -sobre todo, cuanto más pequeños son-, estos
criterios carecen por completo de utilidad y acarrean el enorme riesgo de hacer
pasar desapercibido el abuso sexual.
La Tabla 1 esquematiza las principales de estas
diferencias.
De la tabla surge que, en las víctimas adultas el
diagnóstico se basa fundamentalmente en la denuncia y en los signos de
violencia genital, anal y/o extra-genital, todo lo que es muy raro encontrar en
los abusos infantiles.
Signos y síntomas de abuso sexual
Los síntomas y signos de abuso sexual en niñas y
niños pueden dividirse según su sensibilidad y especificidad. Precisamente, el
patrón pericial general del abuso sexual en los niños y niñas se caracteriza
por la presencia casi constante (por ello, muy sensibles) de algunos signos de
muy escasa especificidad, por ello poco confiables, ya que pueden encontrarse
en ausencia de abuso sexual. Allí estriba el principal
desafío pericial del abuso sexual, ya que obliga al perito a desarrollar un
alto índice de sospecha, que debe unir a un gran sentido de la prudencia en la
interpretación técnica y objetiva de los hallazgos.
Elementos con alta especificidad
diagnóstica
En la práctica médico-legal es muy raro encontrar
signos específicos que permitan hacer diagnóstico de abuso sexual en una niña o
un niño. Ello tiene que ver con las formas más frecuentemente adoptadas por el
abuso: intradomiciliaria, perpetrado por alguien conocido, que se estimula
sexualmente sin que exista una verdadera penetración del pene.
No obstante, en ocasiones se encuentran elementos
de alta especificidad que permiten por si mismos hacer el diagnóstico o
acercarlo sustancialmente.
Gravidez: Es el más específico de los signos, pero es de
presentación muy poco frecuente. La constatación de un embarazo de una niña por
debajo de la edad que las leyes de su país establecen como la mínima para
consentir el coito, es una forma de objetivar un abuso sexual.
Infecciones de transmisión sexual (ITS): Las ITS son enfermedades capaces de transmitirse
por contagio sexual. Sin embargo, muchas de ellas presentan otras formas de
contagio, por lo que su especificidad como signo de abuso sexual es muy
variable y no basta con el diagnóstico etiológico, sino que debe intentar
establecerse la forma de contagio en el caso en estudio.
Hemos esquematizado la especificidad de la ITS en
tres grandes grupos:
- Grupo 1 (+++). Muy alta especificidad. Su
diagnóstico en un niño o niña, una vez descartada la infección connatal,
establece diagnóstico de abuso sexual hasta demostración de lo contrario:
sífilis, gonorrea y Chlamydia trachomatis.
- Grupo 2 (++). Alta especificidad. Su diagnóstico
en un niño o niña determina un alto índice de sospecha de abuso sexual, pero
tienen otras vías de contagio que se deben investigar: VIH, hepatitis B, herpes
simple 2, papilomavirus, Trichomonas vaginalis.
- Grupo 3 (+). Baja especificidad. Su diagnóstico
en un niño o niña no es indicativo de abuso sexual, pero obliga a investigar
esta eventualidad: Gardnerella vaginalis, Mycoplasma
hominis, Ureaplasma urealyticum, herpes simple 1, Candida
albicans, Haemophylus ducreyi y Calymmatobacterium
granulomatis.
En la Tabla 2 se esquematizan las posibles vías de
contagio de los gérmenes capaces de causar ITS.
Signos genitales relevantes
Los hallazgos genitales relevantes para el
diagnóstico no son lo más frecuente en el abuso sexual. Cuando existen,
adquieren gran importancia por su elevada especificidad. Signos relevantes son
aquellos compatibles con haber sido consecuencia de la penetración del pene o
por otra forma de abuso empleada.
Así como es raro encontrar signos genitales de
abuso sexual infantil, existen diferentes hallazgos genitales patológicos que
no tienen que ver con esa entidad. Así como un examen genital negativo no
descarta el abuso sexual, la mala interpretación médico-legal de los hallazgos
genitales suelen dar lugar -o legitimar- denuncias infundadas. Sobre valorar la
información del examen genital en las niñas es un error conceptual y
metodológico que suele derivar de extrapolar a la infancia los criterios
periciales válidos en las mujeres adultas.
La utilidad del uso del colposcopio para la
búsqueda de lesiones genitales en casos de atentados sexuales en mujeres
postpuberales está bien demostrada. Sin embargo, su uso en las niñas
es mucho más discutido. No hay duda en cuanto al beneficio de permitir detectar
y documentar lesiones genitales mínimas, pero si bien las imágenes fotográficas
obtenidas por colposcopia en las niñas pueden ofrecer una mayor contundencia
probatoria, e incluso posibilitar una segunda opinión sin un nuevo examen, la
coincidencia en la interpretación de esas imágenes en niñas abusadas entre los
expertos no es satisfactoria (entre el 58% y el 88%). Y en las
niñas pequeñas, con maduración sexual Grado 1 y 2 de escala de Tanner, el nivel
de desacuerdo entre los expertos es aún mayor.
Cuando en las niñas pequeñas existe penetración
vaginal se producen lesiones realmente graves, con grandes desgarros perineales
o estallidos vaginales, que desencadenan cuadros agudos que requieren cirugías
de emergencia, terapia intensiva y, frecuentemente, causan la muerte.
En las niñas mayores de 6 años, y cuanto más
próxima está a la pubertad, los signos genitales de abuso son progresivamente
similares a los observables en la mujer adulta.
Además de tomar en cuenta que no toda lesión
genital es causada por abuso y que no todo abuso causa lesión genital, el
perito debería tener presente que una gran parte de las lesiones genitales
curan sin que persistan secuelas que permitan su posterior objetivación.
Signos en el himen: Los desgarros
himeneales son una evidencia de penetración, por lo que son un signo relevante
y de una alta especificidad. Una buena exploración casi siempre permite
diferenciarlos de las escotaduras congénitas, frecuentemente presentes en el
borde libre del himen como variante anatómica5,8,14-19. A
cualquier edad, la integridad de la membrana himeneal (salvo los casos de los
hímenes complacientes) descarta el coito vaginal, pero no las otras formas de
abuso sexual sin penetración (las más frecuentes en la infancia y las únicas
anatómicamente posibles en niñas pequeñas)2,4. Sin éxito alguno se
ha intentado establecer una relación entre el diámetro del orificio himeneal y
la posibilidad de haber sufrido abuso. Por el contrario, lo cierto es que ese
diámetro varía en una misma niña por diversos factores, como la posición, la
relajación alcanzada, la fuerza de tracción sobre los labios mayores aplicada
por el perito, entre otras. En consecuencia, es muy
desaconsejable basarse en la medida del orifico himeneal como un elemento a
favor, y mucho menos en contra, del diagnóstico de abuso sexual. Otro aspecto
relevante desde el punto de vista pericial es la data de la lesión. El tiempo
de cicatrización se sumamente variable.
La Tabla 3 demuestra la variabilidad en la
experiencia de diferentes autores, lo que obliga al perito a una actitud de
suma prudencia al datar el momento de producción.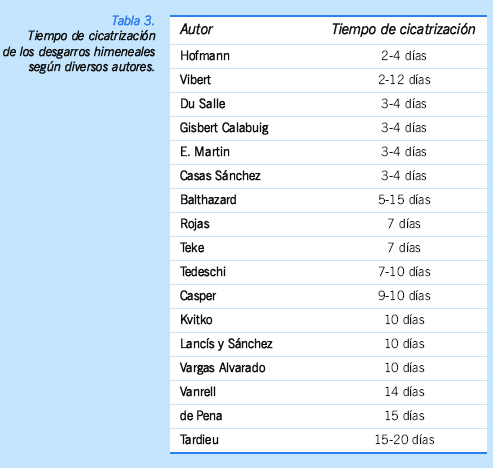
- Otras lesiones genitales traumáticas: Otro tipo de
lesiones genitales traumáticas relevantes son los desgarros y las contusiones
vulvares (introito, horquilla, clítoris, labios menores, meato uretral)
causadas por maniobras de frotamiento, tocamiento o intento de penetración.
Según la data de producción, pueden expresarse por sangrado activo, sufusiones
hemorrágicas o lesiones cicatrizales. Se debe extremar la cautela y el sentido
común en la interpretación de estas lesiones, sin olvidar que los traumatismos
de vulva en la infancia (a partir del primer año de vida) tienen casi siempre
una etiología accidental. En estos casos, la lesión resultante suele ser la
equimosis, el hematoma o la herida contusa de los genitales externos, lo que no
debería ser jamás confundido con una lesión originada en una agresión sexual.
- Vulvitis y vulvovaginitis: Se trata de una
condición extremadamente común en las niñas (particularmente en las etapas de
la primera infancia y la edad escolar), que la torna un motivo de consulta
frecuente en pediatría. Sus causas son muy variadas: infección bacteriana,
micosis, parasitosis, alergia, irritación, traumatismo, cuerpo extraño, higiene
defectuosa (o excesiva) o autoestimulación de la propia niña. El flujo vaginal
(excepto si es resultado de una infección por contagio venéreo) no debe
considerarse un signo relevante de abuso sexual, aunque debe ser una alerta y
justificar un planteo de posibilidad.
- Lesiones genitales en niños varones: Es una
eventualidad bastante rara. Se han descrito varias lesiones de pene y escroto
(edema, equimosis, mordeduras, cicatrices) causadas por abuso sexual. También
puede presentarse exudado uretral u otras manifestaciones clínicas o de
laboratorio de una ITS.
Signos anales relevantes
Para lo que atañe a los hallazgos anales en casos
de sospecha de abuso sexual de niños y niñas caben algunas consideraciones
similares a las realizadas respecto a las lesiones genitales. El abuso sexual
suele ocurrir con indemnidad de la región anal y, paralelamente, existe una
variedad de lesiones anales y/o rectales que no guardan relación alguna con
abuso. Al igual que las lesiones genitales, pueden curar sin dejar secuelas.
Otro aspecto a tener bien presente es la
posibilidad de variantes anatómicas del ano, sin ningún significado patológico
que, sin embargo, pueden inducir a error. El llamado "ano
entreabierto" (al flexionar los muslos sobre el tórax se puede visualizar
el ano y el canal anal) es un hallazgo bastante común en niños normales no
abusados. El "ano en embudo", que algunos textos clásicos
consideraban signo de pederastia pasiva crónica, no tiene ningún valor -como
dato aislado- para afirmar o descartar que haya existido actividad sexual por
la vía anal. Sin embargo, tienen un valor para el diagnóstico cuando están
asociadas a otros hallazgos como borramiento de los pliegues radiados,
equimosis perianal, desgarro anal, disfunción esfinteriana o alegación del niño
o la niña.
Especial interés para el médico forense tiene el
conocimiento de la morfología anal en el cadáver. Los hallazgos ano-rectales y
perianales en el cadáver deben interpretarse con sumo cuidado. Esto es
especialmente válido para los cadáveres de niños, niñas y adolescentes, en los
que en el 74% de los casos el esfínter anal se presenta dilatado: en el 32% se
visualiza el canal y la ampolla rectal, en el 32% se aprecia la línea pectínea
y en el 10% sólo se ve el extremo más distal del canal anal20. Otros
posibles hallazgos de autopsia no vinculados con abuso sexual son el
ensuciamiento fecal, la congestión local y la hiperpigmentación del área
perianal. En ocasiones, los cadáveres presentan livideces localizadas en el
periné que pueden ser erróneamente interpretadas como sufusiones equimóticas.
- Esfínter anal: La penetración
anal aguda o crónica puede dar lugar a trastornos funcionales del esfínter
anal. En los casos de penetración aguda suele acompañarse de lesiones
traumáticas verificables a la inspección, tales como eritema, edema, equimosis
o desgarro. Si el niño o la niña fue reiteradamente sodomizado puede encontrase
un engrosamiento de la piel perianal. Cabe insistir en que la penetración anal,
aún si es crónica, puede no dejar signos objetivables, dependiendo de la
modalidad en que se perpetra la agresión. La penetración ano-rectal podrá
causar o no lesiones traumáticas en función de cómo se combinen las siguientes:
- Grado de la desproporción anatómica.
- Grado de brusquedad de la penetración.
- Existencia o no de maniobras previas de
dilatación.
- Uso o no de lubricación.
- Pasividad o resistencia de la víctima.
- Cuando más pequeña es la víctima mayor es el daño,
que puede llegar a causar el estallido rectal y la muerte, por hemorragia
incoercible o peritonitis. Cuando la penetración es apenas parcial, o tiene
lugar en niñas y niños mayores o adolescentes, lo habitual es que no cause
lesiones traumáticas objetivables. La incontinencia fecal y el
"ensuciamiento" sin lesión anatómica traumática asociada no suele ser
resultado de la penetración rectal peneana. De estar ante una situación
abusiva, se explicaría más como respuesta de la esfera psicológica que por un
mecanismo traumatismo local.
- Desgarro anal: La lesión más
típica de la penetración anal es el llamado desgarro de Wilson Johnston, de
forma triangular a vértice luminal y base en el margen anal a nivel del rafe
medio (a la hora 6, si se examina a la víctima en posición genu-pectoral).
Sin perjuicio de esto, el desgarro puede tener otras topografías y ser múltiple.
Cuando el desgarro es reciente se acompaña siempre de sangrado y, algunas
veces, de la parálisis dolorosa del esfínter. Normalmente curan a los cinco
días, plazo que en los casos graves se extiende a dos semanas.
- Otras lesiones anales: La fisura anal
es una entidad de alta prevalencia en la edad pediátrica. Se la asocia con
constipación, diarrea y a veces es de causa desconocida. Por ello, como
hallazgo aislado, no debería motivar sospechas de abuso sexual. La inflamación
o infección del ano y el recto (excepto cuando son causadas por una ITS) no son
datos suficientes para diagnosticar un abuso sexual. Tampoco el prolapso rectal
debe orientar al diagnóstico de abuso sexual.
Alegación del niño o la niña
La alegación de abuso sexual por una niña o niño es
un hecho muy poco frecuente, y casi excepcional en los casos de abuso
intradomiciliario. Este hecho no sólo se explica por la
existencia de vergüenza, miedo y amenazas del abusador, sino por la presencia
de sentimientos de culpa en la víctima y falta de atención y comprensión a sus
pedidos de ayuda por parte de las personas a su cargo.
Si bien la alegación constituye un elemento
anamnésico, y por ello imposible de objetivar, debería valorarse como un
elemento de muy alta especificidad, en tanto resulte de un relato espontáneo.
Esta alegación puede no ser realmente espontánea y,
por ello, perder su carácter de elemento diagnóstico de alta especificidad. Por
ello, la entrevista a un niño posiblemente abusado sexualmente constituye un
insumo pericial de inestimable valor, que debe ser realizado por personal
entrenado y de acuerdo a las condiciones permitidas por su edad.
Existen varias posibles causas de una alegación no
es espontánea:
- Reiteración del interrogatorio. Una de las causas
más comunes de ello es la mala práctica de prodigar los interrogatorios a niñas
y niños en el sistema de salud. Suele verse ante una sospecha -fundada o no-
que se interroga al niño/a y, ante su negativa, se reitera múltiples veces el
interrogatorio, hasta que en un momento cambia la versión.
- Mala técnica del interrogatorio. La anamnesis al
niño debe procurar preservar la espontaneidad del relato, por su valor clínico,
pericial y probatorio. Cuando el interrogador induce las respuestas a través de
la pregunta que formula o del lenguaje no verbal (sea través de gestos o
exteriorización de sus emociones), el relato se contamina de vocablos e
ideaciones adultas y pierde valor todo su valor diagnóstico pericial.
- Relatos inducidos. La alegación del niño puede
haber sido inducida por adultos y orientarse a obtener un beneficio secundario
para éstos. Los relatos falsos son mucho más raros y se pueden deber al interés
de un beneficio secundario del niño/a o a una patología psiquiátrica.
La mayoría de las falsas alegaciones tiene su
origen en las personas adultas. Dentro de las causas de falsas alegaciones se
han destacado las siguientes:
- Por influencia de una figura adulta con
autoridad. El caso más frecuente es el de uno de los padres que
"adoctrina" a la niña o el niño cuando de la falsa alegación puede
obtener un beneficio secundario (v.g.: juicio de tenencia, venganza), lo que se
ha denominado síndrome de alienación parental23. En otras ocasiones
se trata de patologías delirantes o trastornos facticios (síndrome de
Munchausen por poder).
- Por iatrogenia, cuando el entrevistador, desde su
lugar de autoridad (judicial, policial o sanitaria), no se muestra neutro e
influye en el niño en el sentido de la falsa alegación. El niño busca complacer
a la autoridad; en especial, cuando se le reiteran las mismas preguntas puede
cambiar la respuesta para satisfacer al entrevistador.
Resulta compleja la posibilidad de entrevistar a
niñas y niños muy pequeños. Al respecto, la mayoría de los expertos desaconseja
entrevistar a los menores de tres años. Ello no obsta que algunas
pautas admitan la posibilidad de valorar a las niñas y niños muy pequeños -aún
los lactantes- cuando se emplean técnicas muy especializadas y éstas son
aplicadas por técnicos competentes.
Algunos protocolos recomiendan que en la entrevista
sólo estén presentes el niño y el examinador, como forma de lograr un relato
menos influenciable por el adulto a cargo. Ésta no es una norma
de valor absoluto y, si la entrevista está realizada por un técnico
experimentado, la presencia del adulto no es un obstáculo para obtener
elementos de valor pericial.
Algunas técnicas de apoyo durante la entrevista,
como los dibujos o las muñecas, pueden ser de buena utilidad, a condición de
ser aplicadas e interpretadas por técnicos formados y experimentados.
A efectos probatorios y de evitar la duplicación de
interrogatorios y la victimización secundaria, es recomendable el uso de la
cámara Gessell, así como la audio y la videograbación.
Otras técnicas, como las que emplean muñecos
sexuados, son muy controvertidas, por lo que debe desaconsejarse su empleo con
finalidad diagnóstica (aunque sí puedan tener una utilidad terapéutica).
En conclusión, la alegación del niño o la niña,
cuando se acompaña de un informe psicológico de veracidad, constituye un
indicador de alta especificidad, tan fiable como los signos físicos
considerados característicos.
Elementos de baja especificidad
diagnóstica
Las formas y las manifestaciones del abuso sexual
en niñas y niños son extremadamente variadas. Pese a ello, casi nunca faltan
ciertas manifestaciones no explicables como una consecuencia física sino
psicológica del abuso (aunque sintomáticamente puedan tener expresión orgánica
y/o psicológica) que dan cuenta de la existencia de algún factor estresor.
Estas manifestaciones son generalmente inespecíficas, representando una
respuesta común a diferentes tipos de estresores. Por ello, se trata de
manifestaciones muy sensibles pero con una muy pobre especificidad diagnóstica.
Estas manifestaciones de alerta, aunque
inespecíficas, suelen ser un motivo de consulta pediátrica o psicológica, o son
detectadas porque llaman la atención del maestro, aunque no siempre determinen
inicialmente la sospecha de abuso sexual.
Síntomas y manifestaciones de la esfera
orgánica
El daño ocasionado por el abuso sexual suele
exteriorizarse como un signo o síntoma de carácter físico. Ni su aparición ni su
persistencia pueden inicialmente ser explicadas por el pediatra o la familia.
Entre las múltiples manifestaciones posibles, por
su frecuencia, destacamos las siguientes: dolor abdominal recurrente, episodios
de cefalea recurrentes, enuresis secundaria y encopresis secundaria. La
simulación de una patología de base orgánica puede determinar que el niño sea
sometido a estudios invasivos para descartar una causa estructural de los
síntomas.
Obviamente, todas éstas son situaciones
extremadamente frecuentes en pediatría, de cuyo total sólo un mínimo porcentaje
corresponde a síntomas desencadenados por el abuso sexual, ya que puede estar
ocasionado por una gran variedad de estresores. Sin embargo, en el contexto de
una sospecha de abuso sexual, y a falta de otra causa de estrés psíquico
conocido, adquieren considerable significado.
Síntomas y manifestaciones de la esfera
psicológica
Están presentes en casi todas las víctimas de abuso
sexual, aunque por su carácter altamente inespecífico no contribuyen demasiado
a alcanzar un diagnóstico precoz. En todo caso, cuando se conoce su valor como
indicadores inespecíficos, son elementos que determinan un aumento del índice
de sospecha, estimulan la investigación y, en última instancia, contribuyen al
diagnóstico de abuso sexual.
Erotización inadecuada para la edad: Dentro de la
inespecificidad diagnóstica de los síntomas psicológicos y las alteraciones del
desarrollo, se considera que una conducta inadecuadamente sexualizada para la
edad es la manifestación más significativa dentro de esta categoría.
Si bien no es muy frecuente, su presentación fundamenta una alta sospecha.
La determinación de qué es o no es adecuado para la
edad depende de una valoración experta, generalmente a cargo de un psicólogo y
psiquiatra pediatra. Estas conductas pueden incluir besos con contacto de
lengua, tocamiento de las mamas y los genitales, masturbación compulsiva y
movimientos rítmicos de la pelvis. Se han señalado los siguientes
criterios para considerar que la conducta sexualizada es problemática:
- Se presenta con mucha frecuencia o en una etapa
mucho más a lo esperado.
- Interfiere con el desarrollo del niño o la niña,
como cuando se relaciona en la escuela a través de estos comportamientos.
- Se acompaña del uso de la intimidación o la
fuerza para hacer participar a otros coetáneos.
- Se asocia con otros trastornos psicológicos.
- Se repite a escondidas de sus padres o
cuidadores.
Otras manifestaciones: Pueden ser
sumamente variadas y tener diversos grados de gravedad. Una de las
manifestaciones más comunes es la detección de inflexiones en el rendimiento
escolar sin explicación aparente. A veces puede llevar a retraso y al fracaso
escolar. En los niños más pequeños, el equivalente es el retraso en el
desarrollo con la regresión en las conductas adquiridas.
A veces los cambios en la conducta asumen la forma
llamada pseudomadurez, por la que las niñas asumen roles y actitudes
correspondiente a una edad superior. La pseudomadurez suele verse en casos de
abuso sexual incestuoso, en el que la niña inconscientemente es llevada a
ocupar el rol materno, muchas veces física o afectivamente ausente.
Los trastornos del humor, con síntomas de depresión
y ansiedad, son muy frecuentes. Puede haber autoagresividad con episodios
suicidas o parasuicidas, pero también es muy frecuente la heretoagresividad y
la irritabilidad.
Pueden presentarse como niños y niñas con una muy
baja autoestima.
Otras manifestaciones, como fobias, pesadillas y
terrores nocturnos, no deberían considerase per se, en forma
aislada, como indicadores de sospecha de una situación de abuso sexual, habida
cuenta de que su presencia es habitual y esperable a determinadas edades.
Conclusión
En la generalidad de los casos, la peritación del
abuso sexual de niños y niñas entraña grandes dificultades.
Prácticamente no existen indicadores de certeza
(manifestaciones patognomónicas) o de elevada especificidad, y los que existen
se presentan en muy pocos casos.
Por el contrario, casi todos los casos presentan
indicadores de sospecha (manifestaciones inespecíficas), que indican la acción
de estresores sobre la víctima, una de las cuales puede ser el abuso sexual. El
diagnóstico supondrá descartar otras causas de estrés que expliquen los
síntomas.
La aplicación a las niñas y niños de los principios
y criterios médico-legales de las agresiones sexuales a personas adultas es
causa de graves errores periciales. En especial, centrar la investigación
pericial en los hallazgos genitales (positivos o negativos) es un grave error
metodológico que lleva a pasar por alto la inmensa mayoría de los casos, a la
vez que a incurrir en diagnósticos erróneos, todo lo que genera graves daños a
las niñas, los niños y sus familias.
La peritación médico-legal del abuso sexual
reconoce diez principios de carácter general, que se resumen en la Tabla 4.
Fuente: Red






